Если у ребенка на миндалинах гнойники
Паратонзиллярный абсцесс у детей
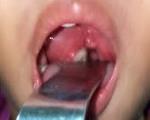
Паратонзиллярный абсцесс у детей – это ограниченное скопление гноя в мягких тканях вокруг небной миндалины. Абсцесс вызван бактериальной инфекцией (стафилококк, гемолитический стрептококк, пневмококк) и возникает как осложнение ангины, хронического тонзиллита, травмы миндалин. Основные симптомы: сильная боль в горле с иррадиацией в ухо и шею, выпуклость в области миндалины, фебрильная лихорадка и интоксикационный синдром. Диагностику проводят по результатам физикального осмотра, УЗИ или КТ, бактериологического анализа содержимого абсцесса. Лечение включает аспирацию гноя, системную антибиотикотерапию, симптоматические препараты.
МКБ-10



Общие сведения
Воспаление небных миндалин (тонзиллит) преимущественно встречается в возрастной группе 5-15 лет. Распространенность острой формы болезни (ангины) составляет около 80 случаев на 1000 детей, а хронический тонзиллит, по разным данным, диагностируется у 15-63% пациентов до 18 лет. Заболевание вызывает опасные осложнения, в том числе паратонзиллярный абсцесс (ПТА), встречающийся с частотой 30 случаев на 100 тыс. человек. Болезнь чаще возникает у школьников, но в последние десятилетия участились случаи абсцессов у детей до 3 лет.

Причины
Заболевание развивается при попадании патогенных бактерий в паратонзиллярное пространство. Самый частый возбудитель – бета-гемолитический стрептококк группы А, который вызывает большинство случаев тонзиллита у детей. Причинами абсцесса могут быть другие патогенные микроорганизмы: стафилококки, пневмококки, гемофильные палочки, микрококки. Зачастую определяются микробные ассоциации, которые состоят из аэробных и анаэробных микроорганизмов.
Паратонзиллярный абсцесс у детей чаще всего формируется при ангине в случае несвоевременного начала лечения, неназначения антибиотиков, нарушения рекомендаций врача. Появлению гнойника способствуют первичные и вторичные иммунодефициты, сопутствующие болезни внутренних органов. Реже причиной формирования абсцесса выступает хронический тонзиллит. У детей раннего возраста описаны случаи ПТА после повреждения миндалин, попадания инородного тела.
Патогенез
Паратонзиллярный абсцесс формируется в пространстве между капсулой воспаленной небной миндалины и верхним констриктором – мышцей, которая сжимает глотку в момент глотания. Микроорганизмы попадают в паратонзиллярную клетчатку из расширенных лакун миндалин при условии гнойного расплавления тканей капсулы. Поскольку у дошкольников лакуны узкие, щелевидные и неразветвленные, риск развития ПТА намного ниже, чем у детей школьного возраста.
В паратонзиллярном пространстве находится рыхлая соединительная ткань, которая подвержена бактериальному поражению, формированию локальных гнойников (абсцессов) или распространенных гнойных процессов (флегмон). В основном у детей наблюдается передний ПТА, локализованный за верхним полюсом миндалины. Реже развивается задний абсцесс – скопление гноя по направлению к небно-глоточной дуге, и нижний абсцесс – гнойник вблизи корня языка.

Симптомы
В основном паратонзиллярный абсцесс у детей возникает на фоне тонзиллита, который характеризуется болью в горле, налетом на миндалинах, лихорадкой. На формирование абсцесса указывает ухудшение состояния ребенка спустя 3-7 дней после появления первых признаков воспалительного процесса. При паратонзиллярном гнойнике возникают мучительные односторонние боли в горле, которые отдают в ухо, нижнюю челюсть, шею. Болевой синдром мешает разговаривать, принимать пищу и воду.
Голос становится хриплыми и приглушенным, поэтому в медицинской литературе его описывают образным выражением «как горячей картошки съел». При ПТА возникает тризм – тонический спазм жевательных мышц, усиливается слюнотечение, появляется сильный неприятный запах изо рта. Паратонзиллярный абсцесс у детей сопровождается высокой температурой, ознобом, общим недомоганием, ломотой в теле. Больной ребенок становится капризным и раздражительным, страдает от нарушений сна.
При визуальном осмотре определяется покраснение и отек миндалины на стороне поражения, наличие гнойного содержимого в лакунах, смещение небного язычка в противоположную сторону. При пальпации шеи определяется одностороннее или двустороннее увеличение лимфатических узлов (лимфаденопатия). При крупном ПТА возможна ложная кривошея – отклонение головы ребенка на здоровую сторону.
Осложнения
Без лечения создаются благоприятные условия для дальнейшего распространения гноя – образования гнойного лимфаденита, парафарингеального или заглоточного абсцесса. В тяжелых случаях происходит генерализация инфекции с развитием сепсиса. При больших размерах паратонзиллярного абсцесса и значительном отеке возможна асфиксия вследствие перекрытия дыхательных путей. В случае самостоятельного прорыва гнойника есть риск аспирации содержимого, что приводит к бактериальной пневмонии.
Поскольку большинство ПТА вызваны гемолитическими стрептококками, не следует забывать о негнойных осложнениях. Они развиваются спустя 1-3 недели после начала заболевания. Аутоиммунные последствия паратонзиллярного абсцесса включают острую ревматическую лихорадку, постстрептококковый гломерулонефрит, PANDAS-синдром. В редких случаях болезнь осложняется синдромом стрептококкового токсического шока.
Диагностика
При подозрении на паратонзиллярный абсцесс ребенку требуется помощь детского оториноларинголога (ЛОР-врача). Предварительный диагноз устанавливают на основании жалоб, анамнеза заболевания, результатов физикального обследования. Наличие характерных симптомов ангины в анамнезе позволяет правильно определить болезнь. На втором этапе обследования назначаются следующие диагностические мероприятия:
- Инструментальная визуализация. Локализацию, размеры и наличие осложнений паратонзиллярного абсцесса у детей определяют по результатам рентгенографии мягких тканей шеи, КТ с контрастным усилением. Как дополнение или альтернативу рентгенографии используют ультразвуковое исследование миндалин. Лабораторные анализы. В общем анализе крови определяют лейкоцитоз со сдвигом формулы влево, нейтрофилез, повышение СОЭ – классические признаки бактериальной инфекции. Для оценки тяжести процесса проводят исследование острофазовых показателей. Во всех случаях выполняют бактериологический посев содержимого гнойника для определения вида возбудителя и его чувствительности к антибиотикам.
Дифференциальная диагностика
Паратонзиллярный абсцесс у детей следует отличать от других осложнений тонзиллита: ретрофарингеального абсцесса, паратонзиллита, эпиглоттита. При дифференциальной диагностике этих болезней учитывают клинические симптомы, локализацию гнойника по данным рентгенологического и ультразвукового обследования. ПТА необходимо дифференцировать с острыми стоматологическими заболеваниями: периоститом (флюсом), остеомиелитом, челюстно-лицевой флегмоной.

Лечение паратонзиллярного абсцесса у детей
С учетом тяжести состояния больного терапия проводится амбулаторно или в стационаре ЛОР-отделения. Госпитализация рекомендована для детей младшего возраста, пациентов с крупными абсцессами и повышенным риском асфиксии. Для лечения гнойника обязательно проводится хирургическая манипуляция – пункция специальной иглой или небольшой разрез для дренирования полости. После удаления гноя состояние ребенка быстро улучшается, стихают боли и явления интоксикации.
Второй компонент терапевтической схемы – введение антибиотиков перорально или парентерально для подавления патогенной флоры. Для стартового лечения в детской оториноларингологии используют препараты из группы пенициллинов, цефалоспоринов, макролидов и линкозамидов. Если схема эмпирической антибиотикотерапии недостаточно эффективна, ее корректируют после получения результатов микробиологической диагностики.
Дренирование и антибиотикотерапия дополняются симптоматическим лечением, которое зависит от степени тяжести заболевания, возраста ребенка. При обезвоживании рекомендована инфузионная терапия солевыми растворами, которые восстанавливают водно-электролитный баланс. Для курирования высокой лихорадки и воспалительного процесса применяют инъекционные препараты из группы НПВС. Для уменьшения боли в горле назначают спреи с анальгетиками и антисептиками.
Прогноз и профилактика
При своевременном и комплексном лечении выздоровление наступает в течение 7-10 суток. У 1-5% детей с частыми обострениями хронического тонзиллита (более 5 эпизодов в анамнезе) возможны рецидивирующие формы ПТА. Для профилактики повторного появления паратонзиллярного абсцесса спустя 4-6 недель после выздоровления ребенку проводят плановую тонзиллэктомию. Удаление небных миндалин избавляет от частых ангин и их опасных осложнений.
2. Клинические особенности паратонзиллярного абсцесса у детей в условиях многопрофильного стационара/ Н. В. Сиренко, А. А. Корнеенков, С. И. Алексеенко, С. А. Артюшкин// Российская оториноларингология. – 2019. – №5.
3. Паратонзиллярные абсцессы у детей. Клинико-микробиологические методы исследования/ Н. В. Сиренко, С. И. Алексеенко, Г. П. Цурикова, М. О. Волкова// Антибиотики и химиотерапия. – 2017. – №1-2.
4. Peritonsillar Abscess. [Updated 2023 Jul 17]/ Gupta G., McDowell R. H.// In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan.
Все материалы взяты из открытых источников. Не является руководством к самолечению. Рекомендуем обратиться к врачу.
Https://deti-klinika. ru/gnojnaya-angina-u-detej/
Https://www. krasotaimedicina. ru/diseases/children/peritonsillar-abscess
Https://www. krasotaimedicina. ru/diseases/children/follicular-angina
Https://cytovir. ru/articles/follikulyarnaya-angina-u-detey-simptomy-priznaki-i-lechenie-u-rebenka-v-2-i-3-goda/
Https://deti-klinika. ru/angina-u-rebenka/